Ansia manifestazioni cliniche associate
Come ricorda Bracconier (2003) le modalità di espressione dell’ansia sono influenzate dall’interazione tra diversi fattori, come l’età,
i tratti di personalità, il contesto ambientale generale e specifico in cui l’individuo si trova.
Lo stato d’ansia può manifestarsi nella forma di una o più crisi intense e transitorie o, piuttosto, come un elemento relativamente diffuso e persistente nella vita del soggetto.
Può insorgere in conseguenza di un evento scatenante, come la crisi d’ansia reattiva (Colombo, 2001) o il disturbo acuto da stress e il disturbo post-traumatico da stress (APA, DSM-IV-TR, 2001) oppure senza un legame diretto con una causa specifica, come nel caso del disturbo d’attacco di panico e nel disturbo d’ansia generalizzata (Colombo, 2001; APA, DSM-IV-TR, 2001) o nella crisi d’ansia da depersonalizzazone e nella crisi d’ansia psicotica (Colombo, 2001).
I DISTURBI ASSOCIATI ALLA PRESENZA DI ANSIA
Il DSM-IV-TR (APA, 2001) distingue alcuni principali disturbi in cui l’ansia si manifesta in modo predominante:
- Disturbo di panico (con o senza agorafobia)
- Agorafobia (senza anamnesi di Disturbo di Panico)
- Fobia specifica
- Fobia sociale (disturbo da ansia sociale)
- Disturbo ossessivo-compulsivo
- Disturbo post-traumatico da stress
- Disturbo acuto da stress
- Disturbo d’ansia generalizzato
- Disturbo d’ansia dovuto ad una condizione medica generale
- Disturbo d’ansia indotto da sostanze
- Disturbo d’ansia non altrimenti specificato
- Disturbi d’ansia nella vita di coppia
ANSIA MANIFESTAZIONI CLINICHE ASSOCIATE. PANICO
Il disturbo di panico, o DAP, è caratterizzato dalla presenza di attacchi di panico, che si manifestano, in modo ricorrente e improvviso, nella forma di brevi e acute crisi d’ansia. Durante gli attacchi, l’ansia raggiunge in poco tempo un’elevata intensità e si rivela con sintomi somatici e psichici, tra cui il timore di morire o di impazzire e di perdere il controllo in concomitanza a vissuti di depersonalizzazione e derealizzazione. L’esperienza dell’attacco di panico solitamente innesca nell’individuo che lo ha subìto uno stato d’ansia anticipatoria, connessa al timore di poter essere improvvisamente colto da una nuova crisi. Nel tentativo di impedire l’insorgere di ulteriori attacchi, il soggetto mette spesso in atto comportamenti di fuga, evitamento o richieste di rassicurazione. Tali condotte possono compromettere in diversi gradi il funzionamento sociale e lavorativo dell’individuo e realizzarsi come evitamento dei luoghi o contesti in cui si è verificato il primo attacco o, nei casi più gravi, come rifiuto ad uscire di casa.
ANSIA MANIFESTAZIONI CLINICHE ASSOCIATE. AGORAFOBIA
Quando il disturbo di panico si accompagna ad agorafobia, il soggetto teme e cerca di evitare luoghi o situazioni, come spazi affollati, da cui sarebbe difficile o imbarazzante allontanarsi o in cui, nel caso fosse colto da un improvviso attacco, non potrebbe ricevere un soccorso immediato (Colombo, 2001).
ANSIA MANIFESTAZIONI CLINICHE ASSOCIATE. DISTURBO POST TRAUMATICO DA STRESS
Il disturbo post-traumatico da stress (DPTS) può svilupparsi in conseguenza di un evento traumatico estremo, che comporta morte, lesioni o altre minacce all’integrità fisica del soggetto stesso o di un’altra persona (APA, 2001). Il DSM-IV-TR ne elenca alcuni esempi, come i combattimenti militari, le aggressioni personali violente, i rapimenti, gli attacchi terroristici, le torture, le incarcerazioni come prigionieri di guerra o le detenzioni in campi di concentramento, i disastri naturali o provocati, gravi incidenti automobilistici, o ricevere una diagnosi di malattie altamente minacciose per la vita (APA, 2001).
Il soggetto con disturbo post-traumatico da stress risponde all’evento manifestando paura intensa, orrore, vissuti di impotenza e, se si tratta di un bambino, esprimendo agitazione e disorganizzazione del comportamento. L’individuo inoltre tende a rivivere continuamente l’evento traumatico e ad evitare in modo persistente gli stimoli associati con il trauma. I livelli di reattività generale diminuiscono, mentre sono presenti sintomi costanti di aumento dell’arousal (APA, 2001).
Ai fini diagnostici, il complesso di sintomi deve presentarsi per un periodo di tempo superiore ad un mese.
Se il quadro sintomatologico non persiste oltre quattro settimane dall’evento traumatico, sarà più probabile una diagnosi di disturbo acuto da stress, che si manifesta con sintomi simili a quelli caratteristici del disturbo post-traumatico da stress associati ad almeno tre dei seguenti sintomi dissociativi identificati dal DSM-IV-TR (APA, 2001):
- sensazione soggettiva di insensibilità, distacco o assenza di reattività emozionale
- riduzione della consapevolezza dell’ambiente
- vissuti di derealizzazione e depersonalizzazione
- amnesia dissociativa
ANSIA MANIFESTAZIONI CLINICHE ASSOCIATE. DISTURBO OSSSSIVO COMPULSIVO.
Il disturbo ossessivo-compulsivo è caratterizzato dalla presenza ricorrente di ossessioni e compulsioni, che, in base ai criteri diagnostici del DSM.IV-TR, richiedono al soggetto più di un’ora al giorno di tempo o causano un significativo disagio o menomazione. L’individuo riconosce il carattere eccessivo e irrazionale delle sue ossessioni e compulsioni (APA, 2001). Le ossessioni vengono percepite dall’individuo come egodistoniche, ovvero estranee al suo modo abituale di pensare, intrusive e fuori dal suo controllo. Le ossessioni più facilmente riscontrabili sono pensieri ripetitivi di contaminazione, dubbi ripetitivi, la necessità di imporre agli oggetti un preciso ordine, impulsi aggressivi o terrifici e fantasie sessuali (APA, 2001).
L’individuo, solitamente, cerca di neutralizzare i pensieri o gli impulsi ossessivi mediante il ricorso alle compulsioni, ovvero comportamenti ripetitivi (come lavarsi le mani, controllare, mettere ordine) o azioni mentali (come pregare, contare, ripetere mentalmente delle parole) aventi lo scopo di prevenire o ridurre l’ansia connessa alle ossessioni (APA, 2001).
ANSIA MANIFESTAZIONI CLINICHE ASSOCIATE. FOBIE
Le fobie sono caratterizzate da un’intensa paura rivolta a situazioni, oggetti o azioni; l’individuo che si trova a diretto contatto con lo stimolo fobico può sperimentare vere e proprie crisi d’ansia (Colombo; 2001).
L’individuo con una fobia specifica sperimenta una paura marcata e persistente, accompagnata da ansia, ogni volta che si anticipa l’incontro con l’oggetto temuto o si trova in presenza di esso. Gli oggetti o le situazioni temute sono facilmente identificabili e riconoscibili (APA, 2001).
La fobia sociale, invece, viene definita dal DSM-IV-TR come una paura marcata e persistente relativa alle situazioni sociali o prestazionali che possono creare imbarazzo per il soggetto. L’individuo con fobia sociale generalmente tende ad evitare il contatto con la la situazione sociale o prestazionale temuta e, se viene esposto ad essa, reagisce molto spesso con una risposta ansiosa immediata (APA, 2001).
ANSIA MANIFESTAZIONI CLINICHE ASSOCIATE. ANSIA GENERALIZZATA.
Il disturbo d’ansia generalizzato è costituito dalla presenza di preoccupazioni ed ansia eccessive e spesso irrealistiche rivolte ad una quantità indefinita di eventi o attività. L’individuo vive in una sorta di attesa apprensiva che si manifesta per la maggior parte del tempo in un periodo di almeno sei mesi (APA, 2001). Poiché l’ansia caratteristica di questo disturbo si manifesta con modalità simili a quelle descritte da diversi autori, le sarà dedicato di seguito uno spazio di approfondimento.
ANSIA MANIFESTAZIONI CLINICHE ASSOCIATE.
Il disturbo d’ansia generalizzato. Caratteristiche dell’ansia pervasiva
Per definire l’esperienza di uno stato d’ansia continuo e persistente vengono utilizzati diversi termini, tra cui “carattere ansioso” (Bracconier, 2003), “ansia cronica” (Zanon, 2005), “ansia di tratto” (Spielberger, 1966, 1972, 1983), “disturbo d’ansia generalizzato” (APA, 2001), ecc. Ciò che accomuna le varie definizioni sembra essere l’esperienza soggettiva di un’ansia diffusa, non ascrivibile a specifici oggetti o situazioni, che pervade la vita sociale e lavorativa dell’individuo, influenzando le sue modalità di risposta agli eventi esterni e interni.
Una minaccia imminente. Il soggetto ansioso sperimenta un costante senso di apprensione e di ansia che provocano uno stato di aumentata vigilanza nei confronti di possibili avvenimenti minacciosi.
Il frequente senso di un pericolo imminente è alimentato dalla paura di non saper affrontare la situazione che nell’eventualità si verrebbe a creare (Smeraldi et al., 1991).
L’individuo, perdendo coscienza delle proprie potenzialità, si lascia così guidare da anticipazioni catastrofiche che si concretizzano in condotte disfunzionali e inefficaci (Smeraldi et al., 1991).
Ciò sappare connesso in molti casi ad una fragile autostima e ad una scarsa fiducia in sé; il senso di inadeguatezza e il timore di essere criticato dagli altri per la propria condotta, inducono l’individuo a temere il giudizio altrui e ad esercitare su di sé un controllo costante (Bracconier, 2003).
Le preoccupazioni degli ansiosi riguardano soprattutto il timore di non saper affrontare le varie situazioni e di deludere le aspettative delle altre persone, dalle quali temono di essere, per questo motivo, rifiutati (Zanon, 2005).
Molti autori evidenziano la tendenza del soggetto ansioso a focalizzare la sua attenzione prevalentemente su problemi, eventi minacciosi e possibili fonti di preoccupazione. Bracconier (2003) afferma che il pensiero del grande ansioso è inficiato da un sistematico errore dell’attenzione, che orienta l’individuo ad analizzare il contesto in cui si trova, focalizzandosi prevalentemente sui segni di insuccesso, di cui, molto spesso, si attribuisce la piena responsabilità.
I piccoli problemi della vita quotidiana rischiano di essere vissuti come faticosi ostacoli, a cui si connettono altre preoccupazioni, innescando un circolo vizioso in cui l’ansia sperimentata per le difficoltà reali, amplificate o solo immaginate, aumenta sempre più di intensità (Zanon, 2005).
Ciccola (2008) parla di modalità di pensiero negative che promuovono nel soggetto ansioso una percezione distorta dei segnali interni ed esterni, a cui viene attribuita erroneamente una connotazione minacciosa.
Con il tempo, le modalità di pensiero utilizzate dal soggetto ansioso possono diventare automatiche e abituali e, quindi, più resistenti al cambiamento.
Quando l’ansia diviene una condizione stabile e facilmente identificabile nell’organizzazione psicologica dell’individuo, come accade nei disturbi d’ansia, aumentano le probabilità che il soggetto prediliga sempre più tale condizione e la utilizzi per organizzare il suo approccio alla realtà. Mediante un meccanismo di generalizzazione, dunque, ciò che inizialmente poteva rappresentare solo un fenomeno isolato e circoscritto si può espandere al punto di permeare tutta la personalità del soggetto (Smeraldi et al., 1991).
UN MODELLO DELL’ANSIA. RACHMAN
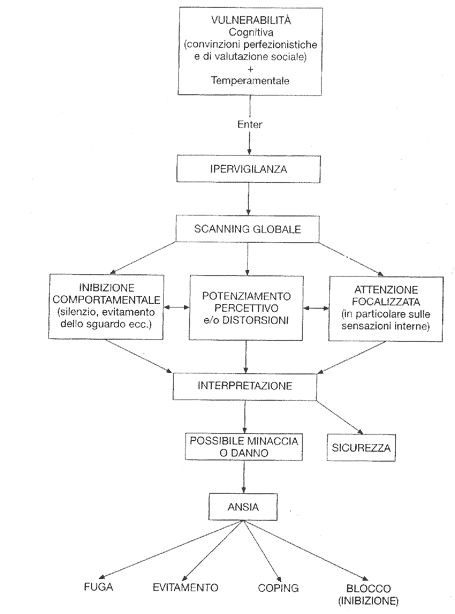
Rachman (2004), considerando la molteplicità dei fattori che, nelle loro reciproche interazioni, contribuiscono all’insorgere dell’ansia, propone un modello didattico in cui l’esperienza ansiosa viene rappresentata non tanto come un evento ma piuttosto come un processo, attivato e mantenuto dalle diverse componenti in gioco (Fig.1).
Alla base di tale modello si colloca il concetto di vulnerabilità, ovvero delle differenze individuali che rendono ogni individuo più o meno predisposto a provare ansia. Alla vulnerabilità di natura temperamentale, Rachman (2004) affianca anche l’idea di una vulnerabilità cognitiva, sostenuta da autori come Eysenck (1992) e Clark (1988, 1996); in quest’ottica, la predisposizione dell’individuo a sperimentare uno stato d’ansia, dipende sia dal carattere ansiogeno delle sue esperienze passate sia dalle sue convinzioni attuali relative alle possibili fonti di pericolo.
Gli individui più vulnerabili che si trovano ad affrontare una situazione sconosciuta o potenzialmente minacciosa si pongono in uno stato di ipervigilanza, che consente loro di effettuare un rapido esame dell’ambiente circostante. Se da questo scanning globale l’individuo intravede una possibile fonte di minaccia, la sua attenzione viene immediatamente focalizzata su di essa. A questo punto la sensibilità percettiva aumenta, talvolta fino al punto di amplificare i segnali di minaccia e provocare delle distorsioni percettive. Sul piano comportamentale, invece, l’immobilità attentiva e l’incremento dell’arousal, si traducono in un’inibizione del comportamento in corso.
L’esito di questo processo influenza il modo in cui l’individuo interpreta la situazione vissuta. Se il pericolo non sussiste, il comportamento precedentemente inibito può riprendere il suo corso. Se, al contrario, i precedenti passaggi confermano la possibilità di una reale minaccia, l’ansia aumenta, innescando nell’individuo una serie di reazioni, più o meno funzionali, aventi lo scopo di ridurne l’intensità (Rachman, 2004).
Fig. 1 Un modello dell’ansia (Rachman, 2004)



Io mi sento stringere il cervello come in una morsa, tirarmi il cuoio capelluto, e come delle onde di pressione che mi attraversano la testa. Il neurologo mi dice che è ansia che io non credo di avere. Cosa c’entra l’ansia con questi sintomi che di solito mi vengono al pomeriggio, non al mattino?
Caro Giuseppe Alessandro, se il neurologo ha potuto escludere cause organiche per questo tipo di sintomi, le ha dato un’indicazione corretta: l’ansia può essere all’origine di queste manifestazioni. Gli stati emotivi tendono a tradursi in manifestazioni somatiche e spesso a tradursi in sintomi fastidiosi, o dolorosi. Non sempre lo stato di ansia sottostante è facilmente e immediatamente riconoscibile. Se i disturbi persistono le suggerisco di valutare la possibilità di consultare uno psicoterapeuta della sua zona.
Egregio Dottore-
Sono un’ex poliziotto- nel 2001 mi e stata riconosciuta causa di servizio la patologia stato ansioso reattivo,tipo border line-
Adesso ho chiesto aggravamento a seguito di un conflitto a fuoco avuto nel 1977,con la morte del mio autista,e la CMO, ha scritto nel verbale ” disturbo d’ansia NAS “-
E la stessa patologia del 2001 ? oppure e cosa diversa ?
La ringrazio
Caro Ciro, la diagnosi di “Disturbo d’Ansia NAS” sta per “Disturbo d’Ansia Non Altrimenti Specificato”. Pur essendo sulla stessa linea della prima diagnosi del 2001, non indica esattamente la stessa cosa. La diagnosi si limita in questo caso a identificare la presenza di un disturbo ansioso, senza specificarne le peculiarità e le caratteristiche
L’ANSIA REATTIVA SOMATIZZATA SULL’APPARATO CIRCOLATORIO CHE CAUSA IPERTENSIONE ARTERIOSA E TACHICARDIA, O MEGLIO PICCHI IPERTENSIVI, DI CUI SOFFRO, PUO’ ANCHE CAUSARE ANSIA DA VIAGGIO DOVE SPOSTANDOSI IN ALTRE ZONE PU0 CAUSARE REAZIONI DI PAURA? MI CONSIGLIA SE E’ PREFERIBILE NON CEDERE A QUESTE SOLLECITAZIONI DELLA MENTE PER NON CADERE NEL TRANELLO CHE POTREBBE PORTARE IL PAZIENTE A NON USCIRE PIU’ DI CASA….GRAZIE
L’ansia tende ad essere pervasiva, a manifestarsi cioè in circostanze e modalità estremamente varie. Nel caso specifico oltre a generare disturbi somatici si manifesta evidentemente anche come “paura” connessa agli spostamenti, o come paura degli spazi aperti (“Agorafobia”). Non posso che confermare il consiglio che mi invita a darle: non ceda alla paura, e conservi la sua libertà di movimento. Se l’impresa dovesse rivelarsi troppo difficile, valuti la possibilità di richiedere un supporto psicoterapico.
Buongiono Dottore, tutto è iniziato 4 mesi fa con un malore, da seduta forti giramenti di testa , pallore pressione alta , sono stata portata al pronto soccorso e mi hanno detto che sicuramente è stato un attacco di panico, mi è stato suggerito di fare altri accertamenti , però continuo ad avere sempre sbandamenti. ho fatto tutte le visite possibili, prove vestibolari, visita neurologica, visita cardiologica prelievi, è tutto normale adesso sto facendo una cura con lo xanax e zoloft. la paura che mi possa ritornare è sempre con me.
Buongiorno Elisa. Non viva con quella paura. Per due semplici ragioni. La prima è che gli attacchi di panico non sono pericolosi -anche se spaventosi. Anche qualora dovessero ripresentarsi scoprirà che possono essere controllati con semplicità, e fatti completamente dissolvere nell’arco di pochi minuti. La seconda ragione è che vivere in perenne apprensione è esattamente il modo migliore per amplificare comuni e innocui segnali emotivi e corporei fino a trasformarli in un nuovo attacco di panico. Ricordi che l’assunzione di psicofarmaci non equivale, in senso stretto, ad una “cura”. Si tratta di una adeguata soluzione temporanea per mantenere sotto controllo le sue manifestazioni emotive. Per una cura adeguata le suggerisco di valutare l’opportunità – se lo stato di malessere tendesse a persistere- di rivolgersi ad uno psicoterapeuta.